Du celeb rêbazên neştergeriyê hene, pêçên plakayê û pînên navmedullary, ya berê pêçên plakaya giştî û pêçên plakaya zextê yên pergala AO dihewîne, û ya paşîn jî pînên paşverû an paşverû yên girtî û vekirî dihewîne. Hilbijartin li gorî cihê taybetî û celebê şikestinê ye.
Sazkirina pîna navmedullary xwedî avantajên eşkerekirina piçûk, kêmtir rakirina lingan, sabîtkirina stabîl, ne hewceyî sabîtkirina derveyî û hwd. e. Ew ji bo şikestina 1/3 ya navîn, 1/3 ya jorîn a femurê, şikestina pir-segmental, şikestina patolojîk guncaw e. Ji bo şikestina 1/3 ya jêrîn, ji ber valahiya medullary ya mezin û gelek hestiyên kanalî, kontrolkirina zivirîna pîna navmedullary dijwar e, û sabîtkirin ne ewle ye, her çend ew dikare bi pêçan were xurt kirin jî, lê ew ji bo pêçên plakaya pola guncawtir e.
I Fiksasyona Vekirî-Hundir ji bo Şikestina Şafta Femur bi Nîxa Intramedullary
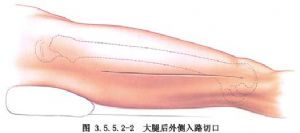
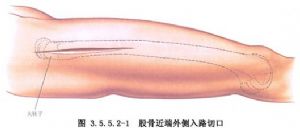
(1) Birrîn: Birrîneke femoral a lateral an paşperdeyî li navenda cihê şikestinê, bi dirêjahiya 10-12 cm tê çêkirin, çerm û fasyaya fireh dibire û masûlkeya femoral a lateral nîşan dide.
Birîna alî li ser xeta di navbera trokanterê mezin û kondîla alî ya femurê de tê çêkirin, û birîna çerm a birîna alî ya paşîn jî eynî ye an hinekî derengtir e, cudahiya sereke ew e ku birîna alî masûlkeya vastus lateralis parçe dike, lê birîna alî ya paşîn bi rêya masûlkeya vastus lateralis dikeve navbera paşîn a masûlkeya vastus lateralis. (Wêne 3.5.5.2-1, 3.5.5.2-2).
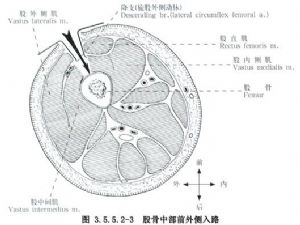
Ji aliyekî din ve, birîna anterolateral bi rêya xeta ji stûna iliac a jorîn a pêşiyê heta qiraxa derve ya patellayê tê çêkirin, û bi rêya masûlkeya femor a lateral û masûlkeya rectus femoris tê gihîştin, ku dibe ku zirarê bide masûlkeya femor a navîn û şaxên demarî yên ber bi masûlkeya femor a lateral û şaxên arteriya rotator femoris externus, û ji ber vê yekê kêm caran an qet nayê bikar anîn (Wêne 3.5.5.2-3).
(2) Rûdan: Masûlkeya femorê ya alî veqetînin û ber bi pêş ve bikişînin û bi biceps femoris re di navbera wê de têkevinê, an jî rasterast masûlkeya femorê ya alî bibirin û veqetînin, lê xwînrijandin zêdetir e. Periosteumê bibirin da ku serên şikestî yên jorîn û jêrîn ên şikestina femorê eşkere bibin, û heta radeyekê ku ew dikare were dîtin û sererast kirin eşkere bikin, û tevnên nerm bi qasî ku pêkan kêm bikin.
(3) Çakkirina sabîtasyona hundirîn: Endamtiya bandorbûyî têxin hundir, serê şikestî yê nêzîk derxînin holê, derziya kulîlka gûzê an derziya navmedullary ya bi şiklê V-yê têxin hundir, û hewl bidin ku bipîvin ka stûriya derziyê guncaw e an na. Ger tengbûnek di valahiya medullary de hebe, berfirehkerê valahiya medullary dikare were bikar anîn da ku bi rêkûpêk were çakkirin û berfirehkirin, da ku pêşî li derziyê were girtin ku nikaribe bikeve hundir û neyê kişandin. Serê şikestî yê nêzîk bi girgirek hestî rast bikin, derziya navmedullary bi paşverû têxin hundir, ji trokantera mezin derbasî femurê bibin, û dema ku serê derziyê çerm ber bi jor ve dixe, li wir birînek piçûk a 3 cm çêbikin, û derziya navmedullary bidomînin heya ku ew li derveyî çerm derkeve holê. Derziya navmedullary tê kişandin, ji nû ve tê veguheztin, ji trokantera mezin di nav foramenê re derbas dibe, û dûv re bi nêzîk ve li gorî qada xaçerêyê têxin hundir. Derziyên navmedullary yên başkirî serê wan ên piçûk ên girover hene ku qulên derxistinê hene. Hingê ne hewce ye ku meriv derxe û rêça wê biguherîne, û derzî dikare were derxistin û dûv re carekê were qulkirin. Wekî din, derzî dikare bi pînek rêber paşverû were danîn û li derveyî birîna trochanteric a mezin were derxistin, û dûv re pîna navmedullary dikare were danîn nav valahiya medullary.
Vegerandina bêtir a şikestinê. Hevrêzkirina anatomîk dikare bi karanîna leverage ya pîna navmedullar a proksîmal bi hevkariya zivirandina hestiyê, kişandin û serê şikestinê were bidestxistin. Sabîtkirin bi girtina hestiyê tê bidestxistin, û dûv re pîna navmedullar tê ajotin da ku qulika derxistina pînê ber bi paş ve were rêve kirin da ku li gorî xwarbûna femoral be. Divê dawiya derziyê bigihîje beşa guncaw a dawiya dûr a şikestinê, lê ne bi rêya qata kirkirgê, û divê dawiya derziyê 2 cm li derveyî trokanterê were hiştin, da ku paşê were rakirin. (Wêne 3.5.5.2-4).
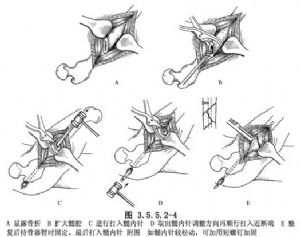
Piştî rastkirinê, tevgera pasîf a lingê biceribînin û her nearamiyekê bibînin. Ger hewce be ku derziya navmedullar a stûrtir were guhertin, ew dikare were derxistin û li şûna wê were danîn. Ger sistbûn û nearamiyek sivik hebe, pêçek dikare were zêdekirin da ku rastkirinê xurt bike. (Wêne 3.5.5.2-4)
Di dawiyê de birîn hate şuştin û qat bi qat hate girtin. Cilên gêçê yên dijî zivirîna derve hatin li xwe kirin.
Çareseriya Navxweyî ya Pêça Plateya II
Fixkirina hundirîn bi pêçên plakaya pola dikare di hemî beşên stûna femorê de were bikar anîn, lê 1/3 ya jêrîn ji bo vê celebê fixkirinê guncawtir e ji ber valahiya medullar a fireh. Plakaya pola ya giştî an jî plakaya pola ya kompresyonê ya AO dikare were bikar anîn. Ya paşîn bêyî fixkirina derveyî zexmtir û bi hişkî sabît e. Lêbelê, ti yek ji wan nikare ji rola maskkirina stresê dûr bisekine û li gorî prensîba hêza wekhev be, ku pêdivî ye ku were baştir kirin.
Ev rêbaz xwedî rêjeyek pilingê ya mezintir, sabîtkirina navxweyî ya bêtir e, bandorê li ser başbûnê dike, û her weha kêmasiyên wê jî hene.
Dema ku şert û mercên pinên navmedullar tune bin, xêzbûna medullary ya şikestina kevin an beşek mezin a nederbasbar û 1/3 ya jêrîn a şikestinê bêtir adapteyî ne.
(1) Birîna femoral a lateral an jî birîna lateral a paşîn.
(2)(2) Derketina holê ya şikestinê, û li gorî rewşê, divê ew bi pêçên plakayê were rastkirin û ji hundir ve were sabît kirin. Divê plaka li aliyê tengezariya alî were danîn, divê pêç ji her du aliyan ve di nav korteksê re derbas bibin, û dirêjahiya plakayê divê 4-5 caran ji qûtra hestiyê li cihê şikestinê mezintir be. Dirêjahiya plakayê 4 heta 8 caran ji qûtra hestiyê şikestî mezintir e. Plaqeyên 6 heta 8 kunî bi gelemperî di femurê de têne bikar anîn. Perçeyên hestiyê yên perçekirî yên mezin dikarin bi pêçên zêde werin sabît kirin, û hejmareke mezin ji şaneyên hestiyê dikarin di heman demê de li aliyê navîn ê şikestina perçekirî werin danîn. (Wêne 3.5.5.2-5).
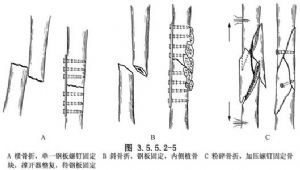
Bi tebeqeyan bişon û bigirin. Li gorî celebê pêçên plakaya ku dihatin bikar anîn, biryar dihat dayîn ka gelo bi gêçê ve sabîtkirina derveyî were sepandin an na.
Dema şandinê: 27ê Adarê, 2024










